Le service de nutrition et gastroentérologie pédiatriques prend en charge l’obésité de l’enfant et de l’adolescent, notamment les formes les plus sévères et celles nécessitant une chirurgie bariatrique. Grâce à l’expertise de l’équipe de médecins, diététiciennes et psychologues, nous vous offrons une prise en charge adaptée à chaque situation (hôpital de jour, consultation multidisciplinaire, éducation thérapeutique, groupes de parole pour adolescents obèses candidats à la chirurgie bariatrique).
Nous sommes particulièrement spécialisés dans la prise en charge des enfants ayant une obésité sévère associée à d’autres pathologies chroniques comme certaines maladies neurologiques (obésités syndromiques) : syndrome de Prader-Willi, de Bardet-Biedl, de l’X fragile, etc. Nous leur proposons une prise en charge médicale, diététique et psychologique spécifique.
L’obésité de l’enfant est une maladie des centres cérébraux de régulation du poids dont l’origine est principalement génétique. Notre équipe travaille depuis plus de 15 ans sur la mise en évidence des facteurs génétiques impliqués avec comme objectif de proposer dans un avenir proche une prise en charge thérapeutique personnalisée. Notre expérience a également permis de combattre nombre d’idées reçues qui circulent sur cette maladie et contribuent à la souffrance que vivent les familles d’enfants obèses.
Le service est le centre de référence national pour la prise en charge de l’obésité de l’enfant et de l’adolescent et dirige également le seul diplôme universitaire intitulé « Obésité de l’enfant et de l’adolescent » destiné aux professionnels de santé (contact : aurelie.thomert@aphp.fr).
Nous sommes également le service de référence pédiatrique du Centre Spécialisé de l’Obésité (CSO) Ile de France et travaillons en lien direct avec le Repop Ile-de-France (www.repop-idf.fr).
Pourquoi un enfant devient-il obèse ?
Lire la suite
L’obésité est une maladie des centres cérébraux qui régulent le poids. Chaque enfant est programmé pour suivre une courbe pondérale prédéterminé que les centres cérébraux régulant le poids cherchent à maintenir en agissant sur l’appétit et le niveau d’activité physique. Lorsque la corpulence programmée est au-dessus des normes (voir ci-dessous), les centres cérébraux augmentent l’appétit et réduisent l’activité physique, et l’enfant devient obèse. Les enfants obèses mangent donc effectivement davantage et bougent moins que leurs congénères, non pas parce qu’ils souffrent d’une gourmandise excessive ou d’une paresse exagérée, mais simplement en raison d’une maladie des centres cérébraux de régulation du poids qui les prédispose à être gros.
Cette maladie est principalement d’origine génétique, expliquant ainsi l’existence très fréquente d’une obésité chez au moins l’un des deux parents. Malgré de nombreuses recherches sur le sujet, notamment effectuées par notre service, nous sommes encore très loin de connaître la nature exacte de cette origine génétique. La flore intestinale, spécifique à chaque individu comme la génétique, pourrait également jouer un rôle en adressant des signaux au cerveau. Des phénomènes acquis peuvent également altérer les centres cérébraux de régulation du poids et conduire à une surcharge pondérale : un choc émotionnel grave, un traumatisme crânien sévère, des médicaments agissant sur le cerveau, l’insuffisance prolongée de sommeil, les perturbateurs endocriniens, etc.
L’obésité de l’enfant doit donc être considérée comme une véritable maladie dont il n’est pas responsable, et non comme un manque de volonté ou la conséquence d’un laxisme éducatif de la part des parents. La méconnaissance des causes de l’obésité et la désinformation largement diffusée autour de cette maladie, souvent par des professionnels de santé, contribuent à la souffrance, la stigmatisation et la discrimination dont sont victimes les enfants obèses et leur famille.
Nous dénonçons et combattons ces notions erronées depuis plus d’une décennie. Grâce à cela, notre service n’est probablement pas meilleur que les autres pour faire maigrir les enfants obèses, mais la prise en charge des enfants et adolescents qui nous sont confiés est de toute évidence moins traumatisante qu’ailleurs.
Comment se définit l’obésité de l’enfant ?
Lire la suite
L’obésité correspond à un excès de masse grasse. L’indice de masse corporelle (IMC) rend compte de la corpulence d’un individu. L’IMC tient compte de deux données combinées : le poids et la taille, et se définit par le rapport du poids (en kg) sur la taille au carré (en m).
Chez l’enfant, les valeurs de référence de l’IMC varient physiologiquement en fonction de l’âge et du sexe. Ainsi, il n’est pas possible de se reporter, comme chez l’adulte, à une valeur de référence unique de l’IMC. Des courbes de référence représentant, pour chaque sexe, les valeurs d’IMC en fonction de l’âge permettent de suivre l’évolution de la corpulence au cours de la croissance.
Comment savoir si un enfant est obèse ?
Lire la suite
Lors du suivi de votre enfant par le pédiatre ou le médecin traitant, son IMC est calculé à chaque consultation et reporté sur les courbes de corpulence dans le carnet de santé. Ainsi, il est possible d’en suivre l’évolution et de repérer l’apparition d’un excès de poids. Cela permet également de dépister un rebond précoce d’adiposité qui précède habituellement la survenue de l’obésité.
Le « surpoids » se définit par un IMC se trouvant dans la zone située au-dessus du 97e percentile et l’ « obésité » par une valeur de l’IMC située au-delà du seuil IOTF-30 (voir courbes d’IMC ci-dessous).
Rebond précoce d’adiposité
Rebond précoce d’adiposité :
Au cours de la croissance, la corpulence varie de manière physiologique. En moyenne, la corpulence augmente la première année de la vie, à un âge où l’enfant est souvent potelé, puis elle diminue à partir de cet âge, lorsque l’enfant commence à marcher; enfin, elle remonte après l’âge de six ans, réalisant ce que l’on appelle le rebond d’adiposité.
La survenue de ce rebond d’adiposité avant l’âge de six ans est un bon indicateur d’un risque ultérieur d’obésité, même si l’enfant ne paraît pas gros. On parle alors de rebond précoce d’adiposité.
Quand faut-il consulter ?
Lire la suite
L’obésité de l’enfant n’est jamais une urgence.
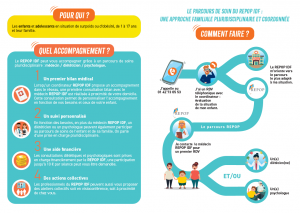
En cas de simple surpoids, une prise en charge de proximité dans un réseau de ville : le REPOP (REseau de Prévention et de Prise en charge de l’Obésité Pédiatrique ?) est plus adaptée. Un suivi régulier tous les mois pourra vous être proposé avec un professionnel formé à la prise en charge de l’obésité de l’enfant.
Il vous suffit pour cela de contacter le coordinateur REPOP de votre département, qui vous donnera la marche à suivre. Vous trouverez toutes les informations relatives à ce réseau sur le site (www.repop-idf.fr). Dans le cadre du lien ville-hôpital, établi entre le réseau REPOP et l’hôpital Trousseau, une prise en charge hospitalière pourra être secondairement mise en place si le médecin qui suit votre enfant le juge nécessaire.
En cas d’obésité, une prise en charge hospitalière peut vous être proposée. Elle aura pour but de rassurer l’enfant et sa famille, et de l’accompagner par le biais d’une prise en charge multidisciplinaire (médicale, diététique et psychologique), prenant en compte toutes les problématiques autour de la question de l’obésité.
Comment obtenir un RDV de consultation ?
Lire la suite
Le type de prise en charge de votre enfant (consultation, bilan en hôpital de jour, hospitalisation de semaine) sera déterminé par l’équipe pluridisciplinaire, au regard des informations médicales concernant l’enfant, ainsi qu’en fonction de la demande de l’enfant et de sa famille. Pour cela, il vous est demandé de nous faire parvenir un courrier de votre médecin traitant (pour évaluer la demande médicale), ainsi qu’un courrier de votre part précisant :
- vos coordonnées postales pour vous contacter
- la date de naissance, le poids et la taille de votre enfant
- les raisons de la demande de cette prise en charge
- un résumé des prises en charge antérieures s’il y en a déjà eues.
Un courrier de votre enfant s’il est en âge de la faire, est également important pour connaitre ses motivations propres, ou ses éventuelles réticences à une prise en charge de son poids.
Ces courriers sont à adresser à :
Secrétariat du Pr Tounian, Service de Nutrition et Gastroentérologie pédiatrique, Hôpital Trousseau
26 avenue du Docteur Arnold Netter 75012 Paris
Email : aurelie.thomert@aphp.fr
Vous recevrez dans les semaines qui suivent un courrier de convocation pour votre enfant.
Les différents types de prise en charge dans le service
Lire la suite
1) La consultation pluridisciplinaire :
La première consultation sera l’occasion pour les 3 professionnels de santé (médecin, diététicienne et psychologue) que vous rencontrerez de faire connaissance avec l’enfant et sa famille, et de faire le point sur le plan médical (courbe d’IMC, recherche de complications, ATCD médicaux autres), sur le plan diététique mais également psychologique.
A l’issue de cette consultation, un suivi en consultation pourra ou non être proposé à l’enfant. Une réorientation éventuelle vers le réseau REPOP pourra également être décidée avec la famille, si ce type de prise en charge parait plus approprié.
2) Le bilan en Hôpital de jour :
Il consiste en une hospitalisation de jour sur 2 jours consécutifs ou non (lundi-mercredi ou jeudi-vendredi), permettant :
– La réalisation d’explorations médicales (bilan sanguin complet, impédancemétrie avec mesure de la masse grasse, calorimétrie indirecte, absorptiophotométrie)
– Un entretien avec un médecin
– Un entretien avec une diététicienne (un carnet alimentaire sera à remplir sur 5 jours la semaine qui précède l’hospitalisation)
– Un entretien avec une psychologue
Une réunion d’information dans le service vous sera proposée au préalable un lundi soir à 18h pour vous expliquer le déroulement de cet Hôpital de jour.
3) L’hospitalisation de semaine sur 5 jours
Dans certains cas d’obésités plus sévères ou lorsque la réalisation d’explorations complémentaires plus spécifiques sont nécessaires : enregistrement du sommeil (pour éliminer un syndrome d’apnées du sommeil), EFR (suspicion d’asthme), ou de consultations médicales spécialisées (consultation ORL, consultation pneumologique, consultation orthopédique) une hospitalisation de quelques jours pourra être réalisée.
Cette hospitalisation prolongée sera l’occasion pour les professionnels de prendre le temps de connaitre l’enfant ou l’adolescent, et de refaire le point avec le jeune et sa famille sur son alimentation et sur comportement en terme d’activité physique.
Enfin, ce type d’hospitalisation peut également être proposé aux familles venant de province ou habitant en banlieue éloignée.
La préparation à la chirurgie bariatrique
Lire la suite
1) Qui peut bénéficier d’une chirurgie ?
La chirurgie ne peut être envisagée, que dans les formes les plus sévères d’obésité, après échec d’une prise en charge médicale depuis au moins 6 mois.
- Adolescent(e) ayant terminé sa croissance
- ayant déjà tenté, sans succès, de perdre du poids grâce à une prise en charge médicale spécialisée de plusieurs mois (mise en place de mesures en terme de d’alimentation, et d’activité physique) ;
- avec une obésité massive (IMC ≥ 40 kg/m²) ou sévère (IMC ≥ 35 kg/m²) et dans ce cas associée à au moins une complication pouvant être améliorée grâce à la chirurgie (diabète, hypertension artérielle, syndrome d’apnées du sommeil)
- et qui ne présente pas de contre-indications à la chirurgie (troubles psychiatriques sévères, addictions).
Une préparation multidisciplinaire est nécessaire avant d’envisager une telle intervention. Elle consiste en un suivi durant au moins 6 mois (ce suivi peut être plus long si l’équipe considère que le jeune n’est pas suffisamment prêt sans pour autant récuser la chirurgie) comportant des consultations, un bilan pré-opératoire complet et des séances en groupe (voir groupes préparatoires).
Le service, en tant que centre expert intégré (Centre Spécialisé et Intégré de l’Obésité Ile de France Centre), travaille en collaboration étroite avec le service d’obésité de l’adulte du Pr Oppert à l’hôpital de la Pitié Salpétrière. L’indication de la chirurgie n’est retenue qu’après présentation du dossier du jeune en attente de chirurgie, et validation par les équipes médicales de la Pitié, et du chirurgien (Pr Bouillot).
L’intervention se déroule à l’Hôpital Ambroise Paré dans le service du Pr Bouillot, expert dans ce domaine. Le suivi post-opératoire est ensuite assuré dans notre service (suivi en consultations tous les 3 mois et bilans en HDJ à 3,6 et 12 mois après l’intervention)
2) En quoi consiste la chirurgie bariatrique ?
La chirurgie de l’obésité (ou chirurgie « bariatrique ») modifie l’anatomie du système digestif.

Il existe deux grands types de techniques chirurgicales (voir encadré ci-dessous) :
- les techniques dites restrictives pures, qui réduisent la taille de l’estomac :
. anneau gastrique ajustable
. sleeve gastrectomy (ou gastrectomie en manchon),
- les techniques mixtes dites restrictives et « malabsorptives », qui réduisent la taille de l’estomac (restriction) et diminuent l’assimilation de ces aliments par l’organisme (malabsorption) : By-pass gastrique
Anneau gastrique
Un anneau en silicone est placé sous anesthésie générale au niveau de la partie supérieure de l’estomac pour créer une poche de petite taille qui fait office de nouvel estomac. Le volume de cette poche est réduit à l’équivalent du contenu de 3 cuillers à soupe. Une sensation de satiété est donc très vite ressentie.
L’anneau est serré ou desserré par le chirurgien par le biais d’un petit boitier sous la peau relié par un tube en silicone.
Sleeve gastrectomie
Technique restrictive irréversible qui consiste à retirer environ les 2/3 de l’estomac et, notamment, la partie contenant les cellules qui sécrètent l’hormone stimulant l’appétit (ghréline). L’estomac est réduit à un tube vertical et les aliments passent rapidement dans l’intestin. En outre, l’appétit est diminué. Cette technique ne perturbe pas la digestion des aliments.
En cas d’échec (reprise de poids) ou de complications, elle peut être secondairement transformée en by-pass.
By pass
Technique, permettant de diminuer à la fois la quantité d’aliments ingérés (la taille de l’estomac est réduite à une petite poche) et l’assimilation de ces aliments par l’organisme, grâce à un court-circuit d’une partie de l’estomac et de l’intestin (aucun organe n’est enlevé) ; ce qui explique la perte de poids plus importante. Néanmoins, cette technique entraine des carences nutritionnelles et vitaminiques importantes, qui nécessitent la prise de compléments vitaminiques A VIE.
Obésités syndromiques
Education thérapeutique
Lire la suite
L’éducation thérapeutique du patient est une pratique de santé relativement récente qui a été progressivement intégrée dans la prise en charge des patients atteints de maladies chroniques. C’est un processus d’apprentissage, intégré à la démarche de soin, qui permet d’aider le patient à comprendre sa maladie, et à acquérir des connaissances qui vont lui permettre de devenir, à terme, autonome.
La première étape consiste à réaliser par une équipe pluridisciplinaire (médecin, diététicienne, psychologue) un « bilan éducatif partagé » (ou diagnostic éducatif) lors de la première venue en hospitalisation, à l’aide de questionnaires simples qui seront remis et remplis dans le service. Ce bilan permettra aux professionnels d’évaluer les connaissances du jeune et de sa famille sur l’obésité, de mieux comprendre l’environnement socio-culturel dans lequel il vit, et enfin d’évaluer sa demande dans la prise en charge de son poids.
A l’issue de ce bilan, des objectifs personnalisés et réalisables seront déterminés avec le jeune afin de pouvoir axer la suite de la prise en charge, qui se fera sous forme d’ entretiens individuels lors du suivi en consultation.
Des ateliers en groupe, pourront également lui être proposés, tout au long de son suivi, abordant des thèmes différents (la balance énergétique, activité physique, ateliers autour de l’alimentation, estime de soi….).